Frontzahnästhetik mit implantatgetragenen Versorgungen ist seit Bestehen der Implantologie ein Anliegen für jeden implantologisch tätigen Kollegen. Das Erreichen eines möglichst optimalen Resultates ist das Ergebnis eines Behandlungsablaufes, das durch die Sequenz- Prognose-Planung- Chirurgie und Prothetik bestimmt ist.
Die Prognose des möglichen zukünftigen äthetischen Resultates ist nicht nur für den zu behandelnden Patienten, sondern auch für den Behandler selbst von eminenter Bedeutung. Nur wenn die gestellte Prognose auch erfüllt wird, kann der Behandler mit einem zufriedenen Patienten und dessen positiven Feedback rechnen. Natürlich hat in der oben angeführten Behandlungssequenz die Planung eine zentrale Bedeutung. Nur wenn die Planung alle chirurgischen und prothetischen Aspekte berücksichtigt, kann ein möglichst optimales Resultat erreicht werden.
Prognose
Die Prognose ästhetischer implantatgetragener Frontzahnversorgungen ist mit einigen Eckpunkten verbunden.
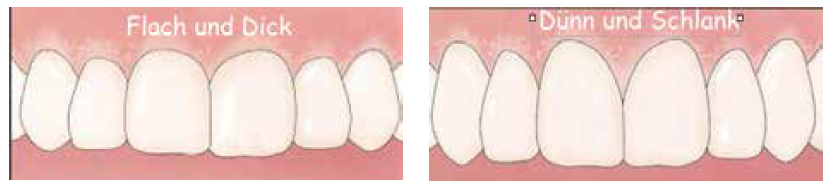
1. Biotyp
- Typ 1 (flach & dick) oder
- Typ 2 (dünn & schlank
hat wesentlichen Einfluss auf die Prognose des ästhetischen Erfolges. Es ist wesentlich einfacher, Papillen und eine stabiles kosmetisches Resultat bei einem Biotyp 1 zu erzielen als bei einem Biotyp 2. Bei notwendigen Weich- und Hartgewebsaugmentationen ist bei Biotyp 1 mit weniger Komplikationen zu rechnen.
Die Unterscheidung dieser beiden Typen ist am einfachsten mit einer Parodontalsonde auszutesten. Ist bei Sondierung der bukkalen Schleimhaut die Sonde durchscheinend, kann von einem dünnen Biotyp ausgegangen werden.
2. Einzelzahnröntgen der „Area of Interest“
Das zu erzielende kosmetische Resultat ist eine möglichst harmonische Rekonstruktion der Rot-Weiß Ästhetik. Wobei „Rot“ natürlich für Gingiva -und „Weiß“ für die zu ersetzenden Zahnstrukturen zu sehen ist. Ein wesentlicher Anteil der roten Ästhetik sind die Gingivapapillen. Diese sind prognostisch direkt mit der approximalen Knochenhöhe an den Nachbarzähnen verbunden. Ist die approximale Knochenhöhe zufriedenstellend, kann mit einer sehr hohen Sicherheit mit Papillen an der implantatgetragenen Versorgung zu den Nachbarzähnen gerechnet werden.
Es ist momentan noch nicht möglich, fehlenden approximalen Knochen zu augmentieren. Falls doch ein Implantat in einer derartigen Situation gesetzt wird, ist nach Freilegung desselben und der Etablierung einer normalen biologischen Breite mit kosmetischen Konsequenzen im Sinne einer reduzierten Papillenhöhe oder sogar mit komplett fehlenden Papillen zu rechnen.
Das Panoramaröntgen (OPTG) kann nur in ganz seltenen Fällen die gleiche Aussagekraft bezüglich der approximalen Knochenhöhe wie das Einzelzahnröntgen liefern, hat aber natürlich wie auch das Einzelzahnröntgen keinerlei Aussagekraft bezüglich des vorhandenen dreidimensionalen Knochenvolumens. Die radiologische Definition der bukkalen Alveolarlamelle im Sinne des Vorhandenseins, aber auch die dreidimensionale Beziehung der geplanten Implantposition zum angestrebten Emergenz-Profil der prospektiven implantologischen Suprastruktur ist ein wesentlicher Faktor in der ästhetischkosmetischen Prognose. Denn die ungenügende Augmentation (Rekonstruktion) der bukkalen Dimension führt mit hoher Sicherheit zu ästhetischen Komplikationen.
3. SCAN-PLAN
Dreidimensionale Röntgenuntersuchungen (DVT, CT) mit integriertem Implantatplanungsmodul.
Eine wesentliche Voraussetzung für einen reibungslosen Ablauf und Erfolg einer ästhetisch- implantologischen Frontzahnrekonstruktion ist die dreidimensionale Planung der Implantatinsertion. Hierbei ist nicht nur die Evaluierung des vorhandenen Knochenvolumens (bukkale Alveolarlamelle) von Bedeutung, sondern auch die im Bezug auf die geplante implantatgetragene Versorgung optimale Implantatinklination.
Idealerweise können diese Untersuchungen entweder vor der Extraktion des zu ersetzenden Zahnes (Zähne) oder mit einer entsprechenden DVT- oder CT-kompatiblen Schiene nach Extraktion durchgeführt werden. Beide Methoden sollen die zu ersetzende Zahnkrone im Bezug zur Implantatposition (Inklination) darstellen.
Entsprechend dieser Planung kann dem Patienten die Prognose gestellt werden, ob man z.B. eine „One Piece Nobutment Solution“ oder eine „Abutment mit zementierter Krone“-Versorgung auf dem gesetzten Implantat anstreben sollte.
Das hat insofern für unser Behandlungskonzept große Bedeutung, als eine Implantatinklnation, die eine verschraubte „One piece Solution“ ermöglicht, sowohl als Sofortversorgung als auch als definitive Versorgung große Vorteile gegenüber einer Abutmentkronen- Versorgung zeigt. So kann die temopräre Versorgung unmittelbar postimplantationem verschraubt werden und es muss nicht postoperativ eine provisorische Krone auf ein Abutment zementiert werden.
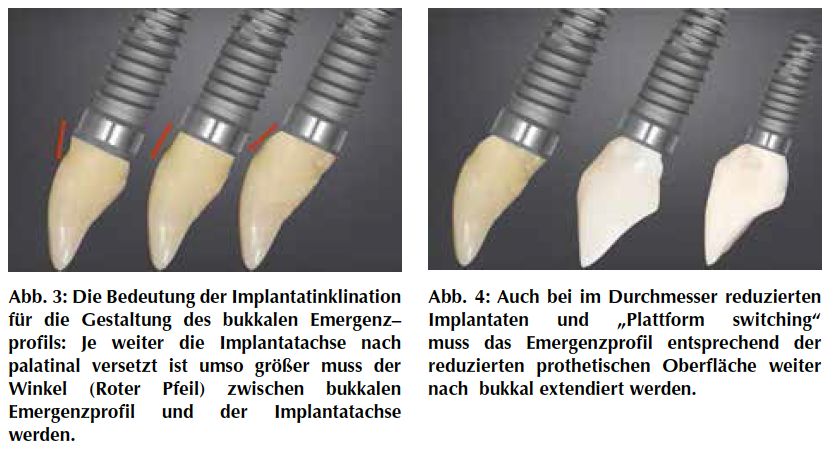
Die Positionierung der Implantatachse in der Relation zum Kieferkamm hat einen wesentlichen Bezug zum prospektiven Emergenzprofil der implantatgetragenen Versorgung. Je weiter die Implantatachse nach palatinal verschoben ist, umso größer muss der Winkel zwischen Implantatachse und bukkalem Emergenzprofil werden. Durchmesserreduzierte Implantate oder „Platformswitching“ haben einen ähnlichen Einfluss auf die Gestaltung des Emergenzprofils.
Die von uns durchgeführte Strategie des SCAN – PLAN – PLACE – RESTORE Konzeptes inkludiert natürlich die Herstellung der für die Planung unumgänglichen Patientenmodelle, auf denen die zu ersetzenden Zahn-und Weichgewebestrukturen diagnostisch aufgetragen sowie die daraus resultierenden röntgenkompatiblen Positionierungschienen angefertigt werden können. Dieses Konzept des „Reverse Engineering“ ist das Grundprinzip einer erfolgreichen Behandlungsstrategie. Hier könnte man das praktizierte „Backward Planning“ als „Forward Thinking“ bezeichnen.
Ist die Planung wie oben besprochen durchgeführt worden, kann der Patient über das zu erwartende kosmetische-ästhetische Resultat und die dafür notwendigen Maßnahmen informiert werden. Diese enthalten in vielen Fällen auch notwendige Weich- und Hartgewebs-Augmentationen.
4. PLACE
Die Implantatinsertion sowohl in der Extraktionsalveole als auch im ausgeheilten Alveolarkamm sollte mit einer Positionierungsschiene (konventionell oder navigiert) erfolgen, um das geplante chirurgisch-prothetische Resultat auch realisieren zu können.
Eine einfache zusätzliche intraoperative Hilfestellung gibt neben der Positionierungsschiene die 3-2 Faustregel, die besagt, dass das gesetzte Implant ca. 3 mm unterhalb und 2 mm innerhalb des „Facial Gingival Margin“, also des bukkalen Gingivarandes gesetzt werden sollte – wobei aber hier natürlich die individuelle Planungsstrategie immer Vorrang haben sollte. Die intraoperativ angewendete Strategie bezüglich der unter Umständen notwendigen Augmentationsmaßnahmen ist in der Grafik Implantation Extraktionsalveole dargelegt.
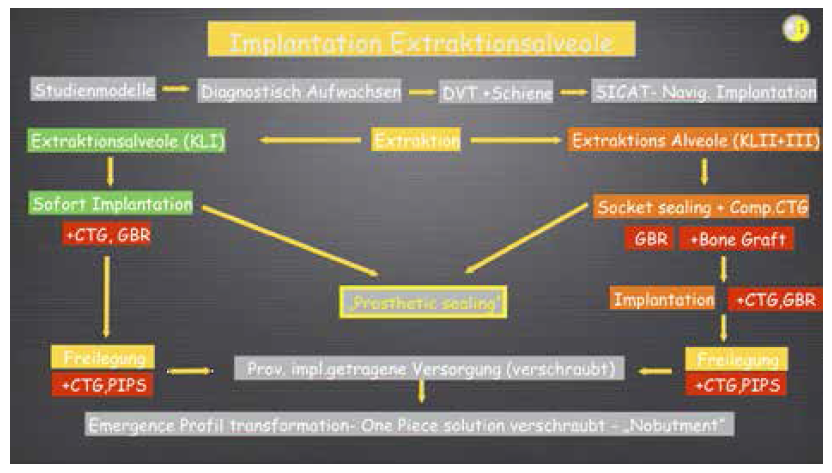
Abhängig von der Klassifizierung der Extraktionsalveole (I-III) können sowohl Weichgewebsaugmentationen (CTG- Connective Tissue Graft- Bindegewebstransplantat, freies Schleimhauttransplantat FST- und Kombinationstransplantate aus CTG und FST) als auch Hartgewebsaugmentationen (GBRGuided Bone Regeneration, Knochentransplantate) erfolgen. Diese Eingriffe können je nach gewählter Strategie entweder intraimplantationem, bei Freilegung (Periimplant plastic surgery-PIPS) oder aber auch nach Notwendigkeit bei beiden Eingriffen durchgeführt werden.
5. RESTORE
Im Bereich der implantatgetragenen Frontzahnversorgungen existieren momentan zwei verschiedene prothetische Behandlungsstrategien:
- „One Abutment- One Time“ oder
- One Piece „Nobutment“ Solution
Bei der „One Abutment-One Time“-Strategie wird entweder schon praeimplantologisch oder aber möglichst schnell postimplantationem ein Abutment – vorzugsweise aus Zirkonoxid – angefertigt, das unmittelbar nach der Implantation eingesetzt und während der ganzen Behandlungszeit nicht entfernt wird. Nach erfolgter Abheilung der Situation wird das Abutment unter Umständen nachpräpariert und eine neue Krone konventionell abgedrückt.
Die Philosophie dieser Methode ist, dass sich eine sogenannte „hemidesmosomale Verbindung“ zwischen dem Zirkonoxidabutment und dem Weichgewebetegument (periimplantäre Mukosa) ausbildet, die durch das mehrfache Abnehmen einer implantatgetragenen Struktur zerstört werden würde. Die Tatsache ist aber, dass üblicherweise sowohl für die Nachpräparation des Abutments als auch für die Zementierung der provisorischen und definitiven Versorgungen Fäden gelegt werden sollten, die eben diese hemidesmosomale Verbindung (zer)stören. Protagonisten dieser Strategie gehen jetzt dazu über, die definitive Krone nach Abnahme des Abutments außerhalb des Mundes zu zementieren. Dafür muss eine Schraubeneingangsöffnung an der palatinalen Seite der definitiven Krone angelegt werden, über die eine gemeinsame Verschraubung des Abutments und der auf dem Abutment zementierten Krone erfolgen kann.
Bei der „One Piece Solution“ wird, wie schon eingangs beschrieben, die Planung von vornherein so ausgelegt, dass eine palatinale Verschraubung einer einteiligen „Nobutment“ Lösung – also ohne Abutment – erfolgen kann. Die verschraubte Sofortversorgung hat ähnlich wie eine „One Abutment – One Time“ Versorgung nicht nur die Aufgabe, die approximalen und bukkalen Weichgewebstrukturen abzustützen, sondern führt auch zu einer Abdichtung der Extraktionsalveole, die „Prosthetic Sealing“ bezeichnet wird. Hier wird durch die möglichst genaue Abdeckung der Extraktionsalveole und des für die Auffüllung des Spaltes zwischen Implantat und Extraktionsalveole verwendeten Knochenersatzmaterials mit der provisorischen prothetischen Versorgung sichergegangen, dass es zu einem möglichst dichten Abschluss dieser Situation gegenüber der Mundhöhle kommt.
Im Gegensatz zu der weiter oben angeführten Methode ist die Versorgung einteilig („No(A)butment“) und verschraubt. Dadurch werden einerseits Zementierungsmaßnahmen und die damit verbundenen potentiellen Komplikationsmöglichkeiten sowohl bei der provisorischen als auch bei der definitiven Versorgung verhindert und andererseits die Vorteile einer einteiligen – gegenüber einer zementierten zweiteiligen Suprastruktur – genützt. Zusätzlich können natürlich auch die reduzierten „Hardware“ Kosten durch das Wegfallen des Abutments erwähnt werden.
Für die notwendige Übertragung des durch die provisorische Versorgung ausgeformten Emergenz-Profils kann die einteilige provisorische „One Piece Nobutment“ Versorgung im Sinne eines „Repositionsabdruckpfostens“ verwendet werden. Das bedeutet, dass nach einem konventionellen Abdruck die provisorische implantatgetragene Versorgung in den Abdruck reponiert wird und damit die Modellherstellung erfolgt. Um für eine möglichst schnelle Reposition der provisorischen Versorgung im Mund des Patienten zu sorgen, sollte die Modellherstellung in der Praxis erfolgen. Die definitive einteilige „Nobutment“ Versorgung kann dann mit dem gleichen Emergenz-Profil wie die temporäre Versorgung palatinal verschraubt inseriert werden.
Im Vergleich der beiden Methoden wird also nach heutigen Kriterien entweder je einmal die Versorgung abgenommen oder es müssen bei der „One Abutment – One Time“ Lösung mindestens zweimal, nämlich bei der Präparation des Abutments und bei der Zementierung der definitiven Krone, Fäden gelegt werden. Abgesehen davon können bei der „One Piece Nobutment“ Lösung keine durch Zementierungsfehler ausgelöste Probleme auftreten, die nachgewiesenermaßen zu einer der häufigsten Ursachen für periimplantitisbezogenen Implantatverlust zählen.
Schlussbetrachtung:
Das Ziel einer möglichst optimal ästhetischen Frontzahnversorgung auf Implantaten verlangt nach einer genauen Planung und damit verbunden nach einem komplexen chirurgisch–prothetischen Spektrum des Behandlers. Ästhetische implantologische Frontzahnversorgungen bedeuten heute die möglichst atraumatische minimalinvasive Wiederherstellung einer natürlich wirkenden Situation. Die verschiedenen zur Verfügung stehenden Rekonstruktionsmethoden von Knochen sowie umgebendem Weichgewebe gemeinsam mit vollkeramischen Versorgungen ermöglichen sehr ansprechende Resultate.
Moderne Evaluationsmethoden wie DVT (Digitale Volumstomographie) Aufnahmen mit integrierter Implantatplanungsmöglichkeit sowie dem Wissen über die Möglichkeiten der minimalinvasiven bukkalen Augmentationen geben eine sehr hohe ästhetische Prognosefähigkeit.
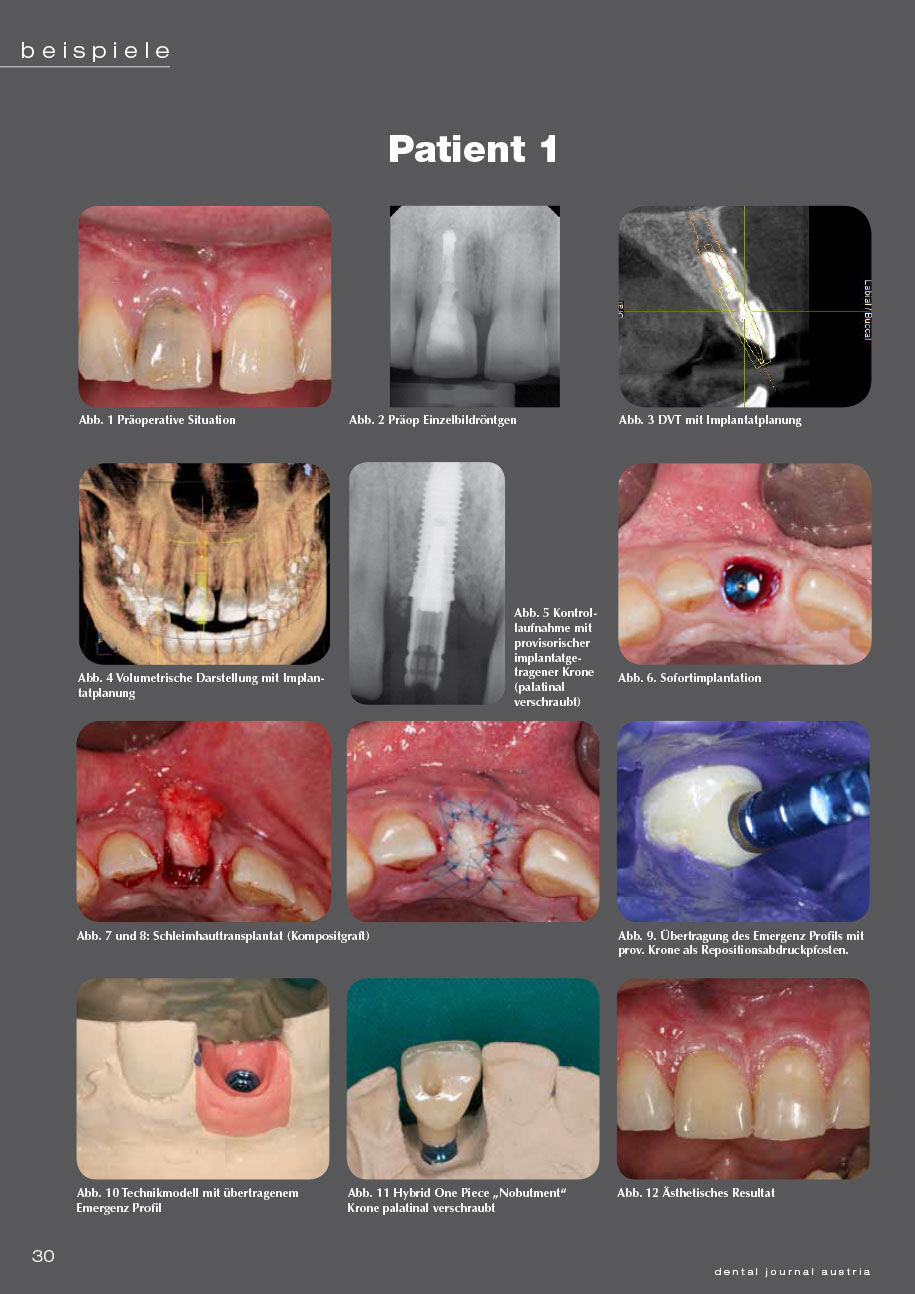
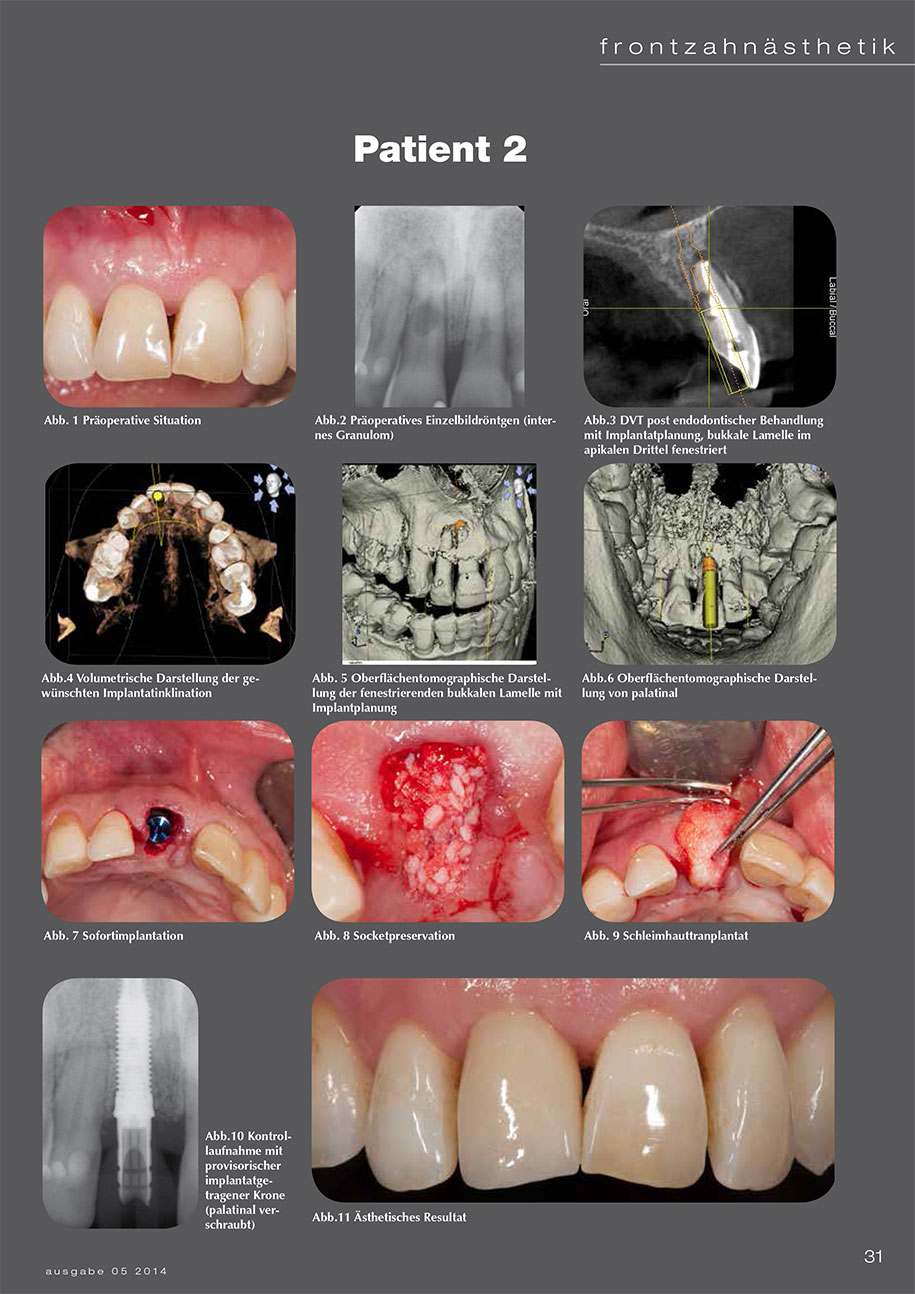
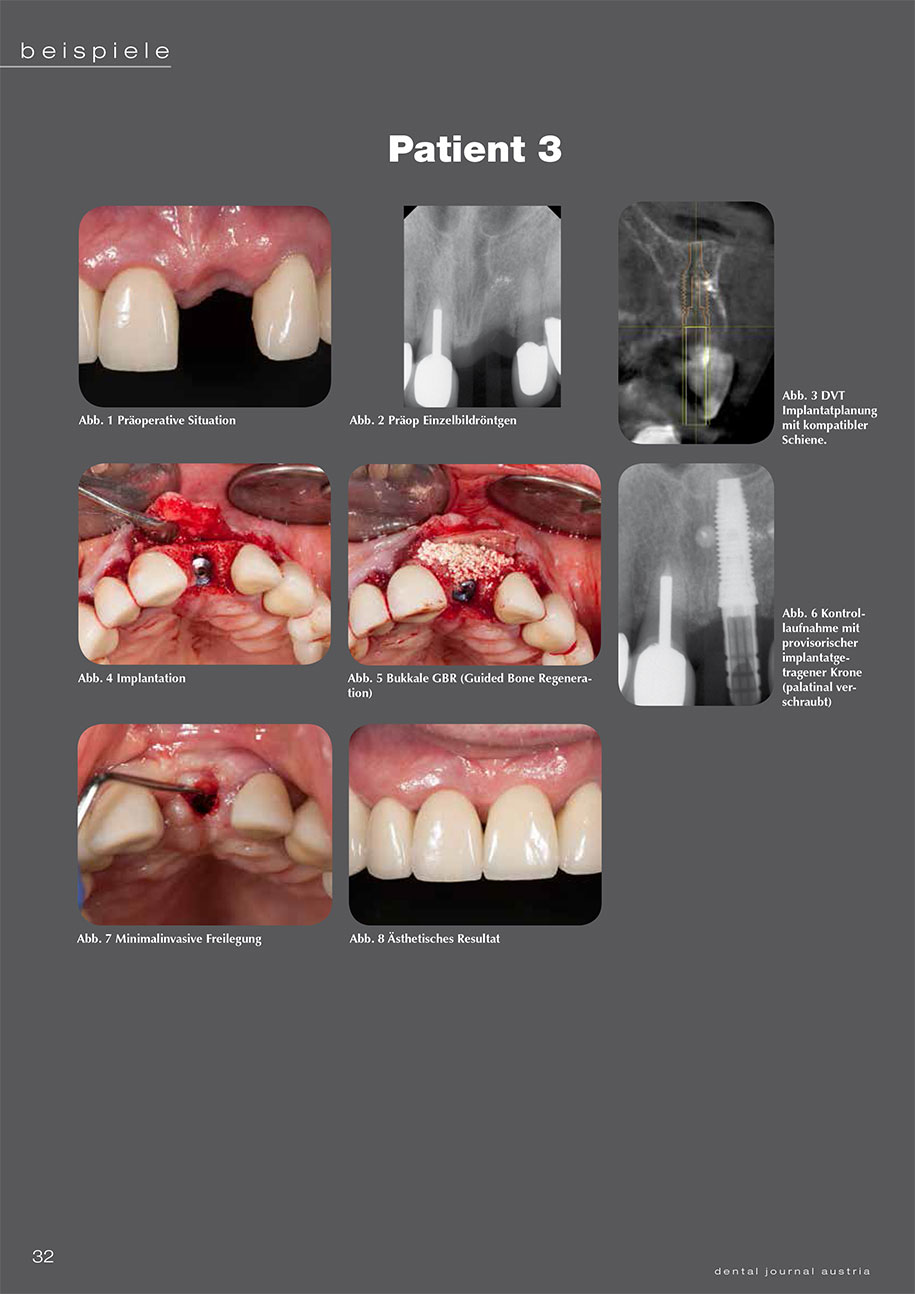
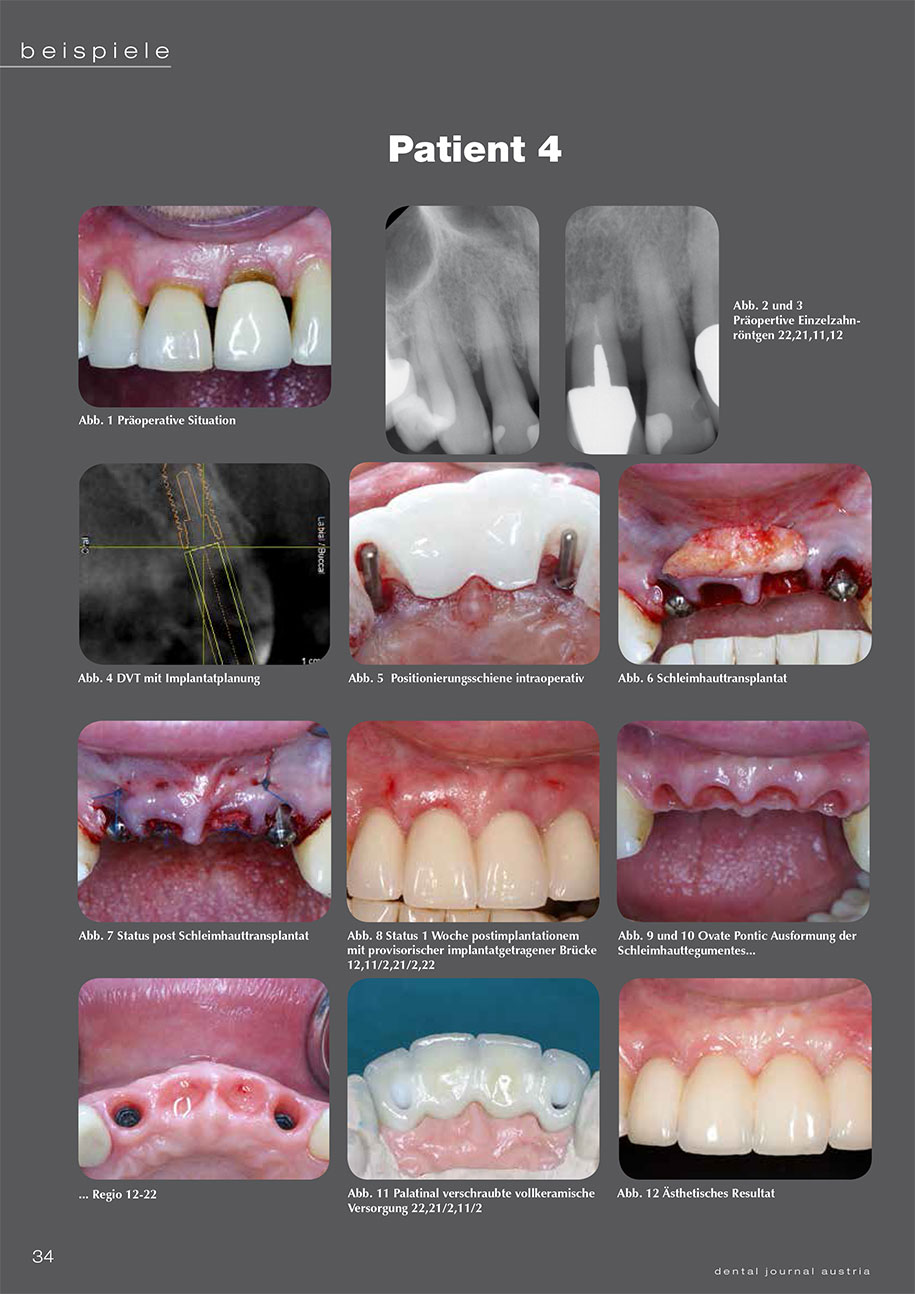
4 Patientenbeispiele